網膜の疾患について
黄斑前膜
黄斑前膜は、黄斑という網膜の中心にあたる部分の表面に薄い膜ができて張り付いてしまう病気です。黄斑上膜、網膜前膜、網膜上膜と呼ばれることもあります。とくに原因がなく膜ができる場合を特発性黄斑前膜といい、主に高齢者に発症します。ほかの眼の病気の影響で膜ができる場合は続発性黄斑前膜といい、小児や若い方でも発症することがあります。
症状としては、ものが歪んで見えたり、大きく見えたりするというのが主なものです。膜は次第に厚くなっていきますが、ゆっくりと進行する比較的良性な病気で、基本的に失明することはありません。片方の目に問題がない場合、気づかないこともあります。ただし見え方が悪くなると、生活の質が低下してしまうこともあります。
症状が進行している場合は、眼底検査によって見つけることができます。初期の膜も光干渉断層計(OCT)という眼底検査装置で、早期の発見・診断が可能です。治療としては薬による治療法はなく、手術のみとなります。視力が良好で、自覚症状も少なく、日常生活や仕事に支障がなければ、手術を行わず経過観察とすることもあります。
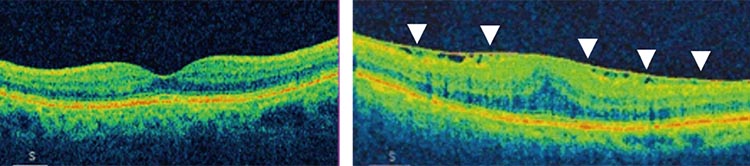
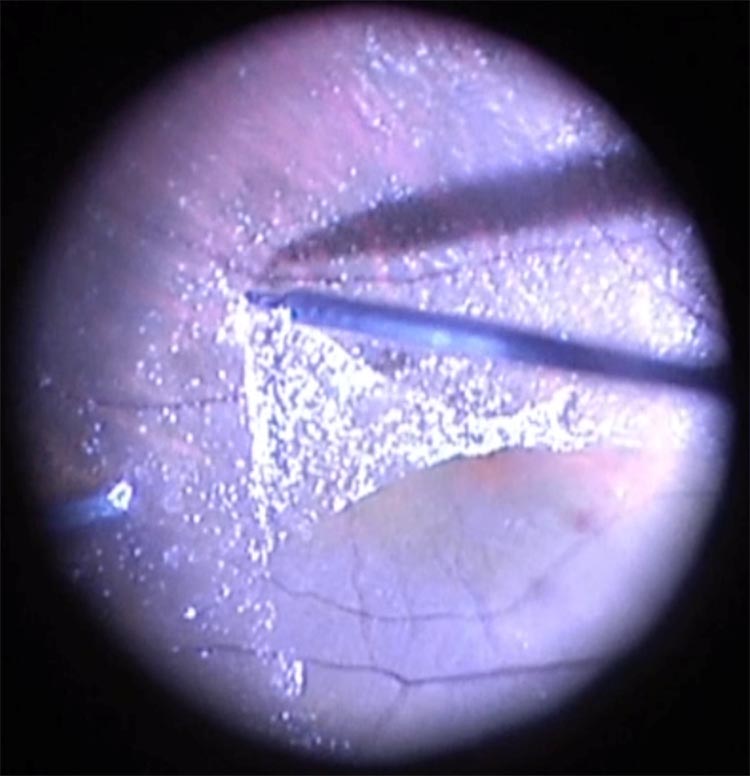
黄斑前膜の影響で、ゆがみの症状や視力低下が進行し、生活に支障が出てきたら手術を検討します。手術は硝子体手術と呼ばれるもののひとつで、硝子体を切除した後に、網膜の表面に張り付いている黄斑前膜を専用のピンセットで丁寧に取り除きます。
黄斑円孔
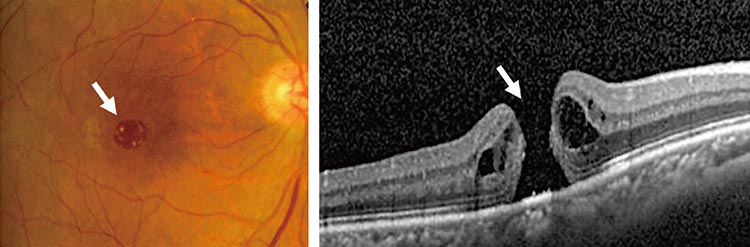
黄斑円孔は黄斑前膜の類縁疾患とされているもので、黄斑の真ん中の中心窩と呼ばれる部分に小さな穴(円孔)が開いてしまう病気です。主な原因は加齢によって硝子体が収縮することで、それにより接触している網膜の一部である黄斑が引っ張られ、黄斑部の中心の網膜に欠損ができて、円孔になることによります。
黄斑は網膜の中でも最も視力に鋭敏な中心窩と呼ばれる部分を囲う形であるもので、ここに穴が開いてしまうと、極度にすぼまって見えるなどの特徴的な症状が現れます。視力も低下し、0.1以下になる場合もあります。黄斑円孔は主に40代以降に発症し、60代がピークとなります。また、ほかの目の病気や外傷によって黄斑円孔が発生することもあります。
黄斑円孔は眼底検査や光干渉断層計(OCT)によって診断することが可能です。
薬による治療はできず、手術による治療が必要です。手術は黄斑を引っ張っている硝子体を切除し、円孔の閉鎖を促す為に表面の膜(内境界膜)を剥離します。その後、眼球内にガスを注入すれば終了です。注入されたガスが黄斑部を圧迫することによって、数日以内に円孔が完全にふさがれます。ただしその間(術後数日間)は、うつ伏せや横向きなどの姿勢を維持する必要があります。9割以上の患者様は、1回の手術で円孔が閉鎖します。
網膜剥離
網膜は網膜色素上皮という土台の上に、光を感じて伝える神経網膜があるという二層構造になっています。この神経網膜が色素上皮から剥がれてしまうのが網膜剥離です。外傷などによる眼球の急激な変化でも起こりますが、加齢(50歳以降)による眼内の変化で、突然生じることも少なくなく、失明につながってしまうこともあります。ただし早期に治療することで、重い視力障害を回避できる場合も多くあります。
網膜剥離の分類
1:裂孔原生網膜剥離
網膜剥離の中で多くみられ、網膜に孔(裂孔、円孔)が開いてしまい目の中にある硝子体液が孔を通って網膜の下に入り込むことで発症します。若年者では時間をかけて進行することもありますが40代以降の年齢では数日で一気に進行することもあります。原因としては加齢、外傷のほか、強度の近視やアトピー性皮膚炎、さらに遺伝的要因が指摘されています。症状としては、飛蚊症といって視野に蚊や糸くずのような浮遊物が見えたり、視野全体に煤がかかったようになったり、ものが歪んで見える、視野が狭くなるといった状態が現れます。さらに光視症といって視野の隅に光が走ることもあります。
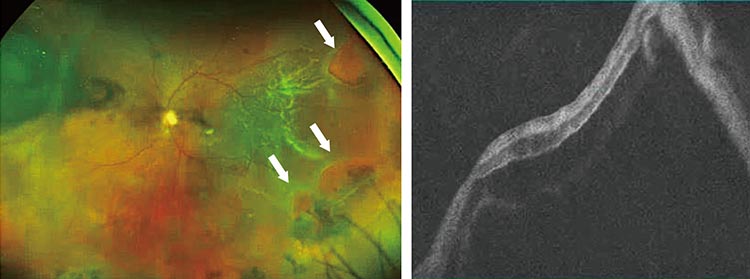
2:非裂孔原生網膜剥離
孔を伴わない網膜剥離で増殖膜や硝子体などに引っ張られて剥がれる牽引性網膜剥離と網膜下に滲出液がしみ出すことで網膜が剥がれる滲出性網膜剥離に分類されます。牽引性網膜剥離は重度の糖尿病網膜症で、滲出性網膜剥離はぶどう膜炎や多発性後極部網膜色素上皮症(MPPE)などでみられます。
網膜剥離の検査としては眼底検査を行います。その際、目薬で瞳孔を開く散瞳を行います。検査後しばらくは車などの運転ができなくなりますのでご注意ください。検査の結果、網膜剥離と診断された場合は、手術による治療を行います。手術としては、強膜バックル術(強膜内陥術)と硝子体手術に大きく分けられます。
強膜バックル術(強膜内陥術)は、主に若い方の場合に用いられる治療法で、眼球の一番外側にある「強膜」、いわゆる白目の部分にシリコン製のスポンジを縫い付け、眼球の外側からシリコンスポンジを押しつけることにより、はがれた網膜をくっつけるものです。一方で中高年の網膜剥離の場合は基本的に硝子体手術を行います。硝子体手術では、白目に3〜4か所小さな孔を開けて手術器具を挿入し、網膜と硝子体の癒着を切り離します。そのあと、目の中に特殊なガスやシリコンオイルを注入し、その圧ではがれた網膜を元の位置に押しつけます。
現在、網膜剥離は90%以上のケースで治すことができるとされています。早期に治療を行うほど、術後にいい視力を得られる可能性が高くなりますので、なるべく早めに受診して必要な治療を受けることが大切です。
網膜静脈閉塞症
網膜静脈閉塞症は、網膜の静脈が詰まってしまい、血液の流れが滞ることで発症する病気で、視力低下や視野欠損などの障害が起こります。原因としては、高血圧や高脂血症、糖尿病などの生活習慣病による網膜動脈の動脈硬化が影響していると考えられています。網膜動脈が動脈硬化を起こすことで、密接な関係にある網膜静脈の血管も狭くなります。また血液の流れが滞ることで血栓が生じたり、血管自体に炎症が生じたりします。こうしたことで血管が閉塞し、症状が現れます。
網膜静脈は1本にまとまった中心部分と、そこから枝分かれして網膜全体に広がった部分があります。この中心部分が閉塞した場合、網膜中心静脈閉塞症と言って、視力大きく障害される場合があります。一方、枝分かれした末梢部分が閉塞した網膜静脈分枝閉塞症では軽症のケースもみられ、自然に治癒する場合もあります。ただし症状が重く視力か著しく低下することもありますので、しっかりと検査を受けることが重要です。
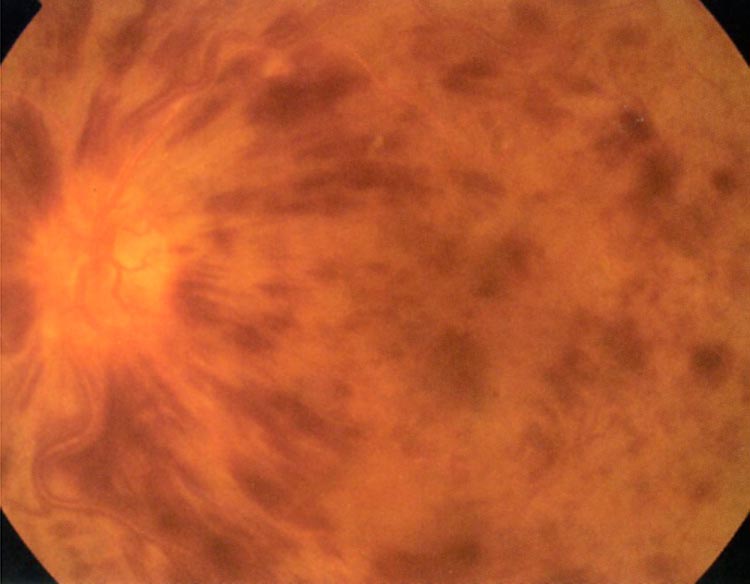
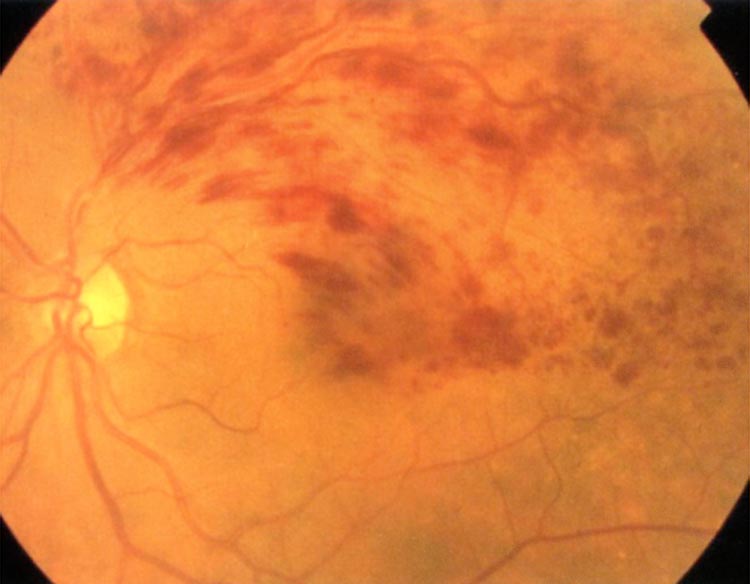
網膜静脈閉塞症では眼底検査や蛍光眼底造影検査、光干渉断層計といった検査によって眼底の評価を行います。治療方針は閉塞部位や網膜の中心にあたる黄斑への影響の有無によって異なります。黄斑に浮腫(水漏れ)が生じ、視力低下をきたす場合には抗VEGF療法(抗血管新生療法)やステロイド薬注射を行います。また、閉塞部位が広範に及ぶ場合には病気の進行を抑制する目的でレーザー治療を、眼内に出血を来たすような場合には硝子体手術を行います。
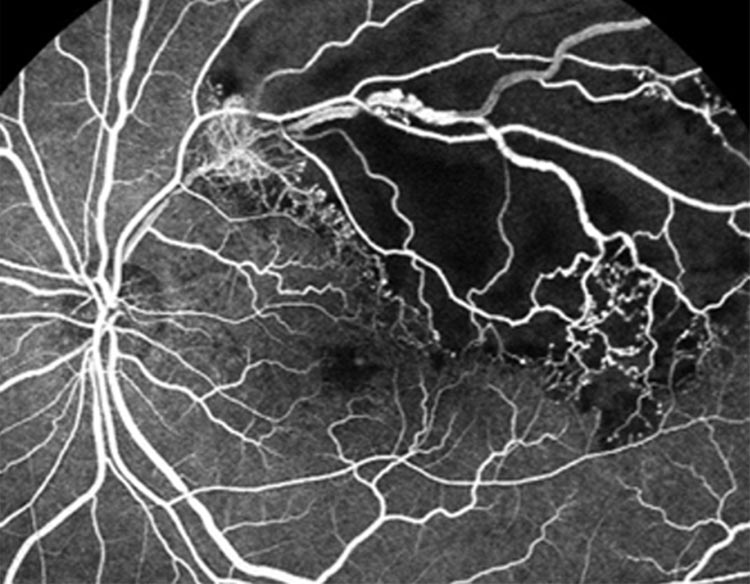
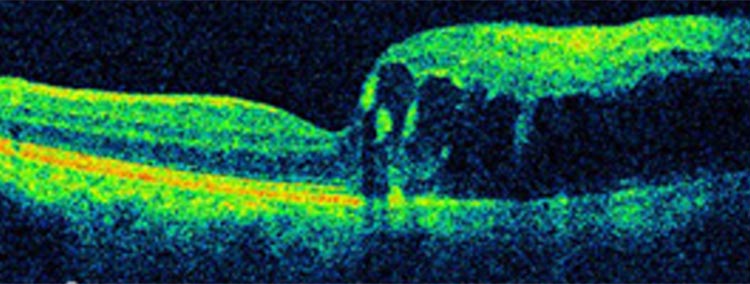
中でも抗VEGF薬は病状の進行の抑制に効果が期待でき、抗VEGF薬が網膜静脈閉塞症で使用されるようになって以降、患者様の視力に関する予後は改善してきています。網膜静脈閉塞症は、高血圧をはじめとした生活習慣病が発症リスクを高めますので、生活習慣の改善や薬による治療を行うことも大切です。
加齢黄斑変性
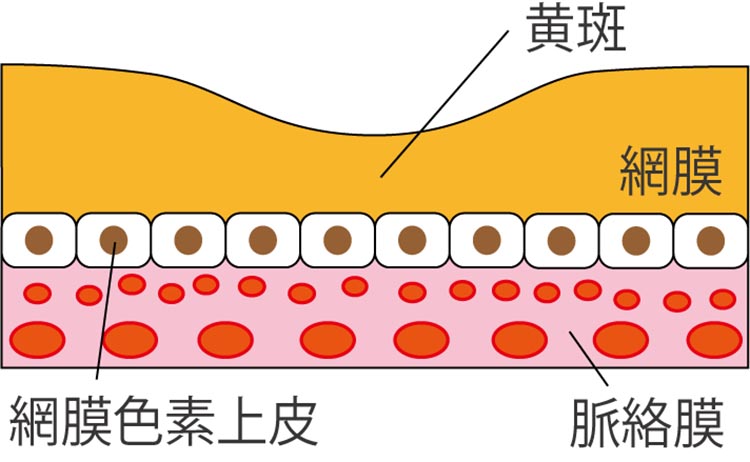
ものを見る際に中心的な役割を果たす網膜の黄斑という重要な組織が、加齢によって障害されてしまい、視野や視力に問題が引き起こされるのが加齢黄斑変性です。網膜の細胞の機能が加齢によって衰えてくると、老廃物が溜まって炎症が起きる場合があります。この炎症により、脈絡膜新生血管と呼ばれる異常な血管が新たに発生してしまいます。この血管は非常に脆く、血液や血漿成分(滲出液)が滲み出すことがあります。これが黄斑部に及ぶと、視覚機能を障害してしまいます。
こうした仕組みで発症するものを「滲出性加齢黄斑変性」といい、この他に老化とともに網膜の周りの細胞が縮んで障害が起きてしまうタイプの「萎縮型加齢黄斑変性」があります。加齢黄斑変性は欧米では中途失明原因のトップとなっており、日本でも高齢化に伴って増加傾向にありますので注意する必要があります。
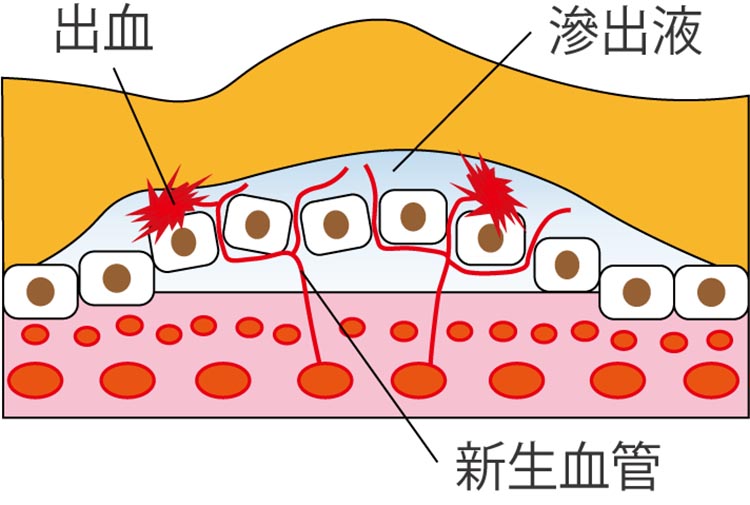
症状としては、視野の中央が見えにくくなったり暗く見えたりする、ものが歪んで見える、視力が低下するといったものとなります。滲出型の場合、網膜の下に液体が溜まることで網膜自体が歪み、ものが歪んで見えるという症状から始まり、進行すると視野の中心部が見えなくなって色も識別しにくくなることがあります。また脈絡膜新生血管が大出血を起こすと、失明に近い状態になることもあります。

加齢黄斑変性は、片眼から始まることが多く、視野の異常に気付かなかったり、老眼だと思ってそのままにしたりして、進行してしまうことも少なくありませんので、少し見えにくいなと感じたら、早期に検査することが大切です。検査としては、眼底検査や蛍光眼底造影検査、光干渉断層計による網膜断層検査などで網膜の状態を確認します。
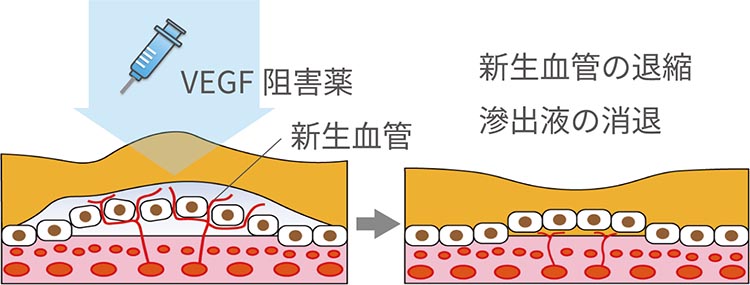
治療としては、「抗VEGF療法(抗血管新生療法)」が一般的です。これは眼内の硝子体に、新生血管の増殖や成長を促進してしまうVEGF(血管内皮増殖因子)の働きを抑える薬剤を注射する治療法で、早期の状態から治療を開始することで良好な視力を維持することも可能となってきております。このほか、光に反応する薬剤を点滴で注入し、新生血管に到達したときにレーザーを照射し、新生血管を閉塞させる「光線力学的療法(PDT)」などがあります。
糖尿病網膜症
糖尿病網膜症は、糖尿病腎症、糖尿病神経障害と並んで、糖尿病の三大合併症のひとつとして知られています。初期の段階では目がかすんだり、視力が低下したりする場合もありますが、あまり自覚症状はありません。進行していくと、視野に蚊や糸くずのような浮遊物が見えたり(飛蚊症)、煤がかかったように視野の一部分が暗くなったり、視野が狭くなる、などの症状が現れます。さらに悪化すると失明することもあります。糖尿病網膜症は日本人の失明原因の第2位ともなっており、非常に注意すべき目の病気です。
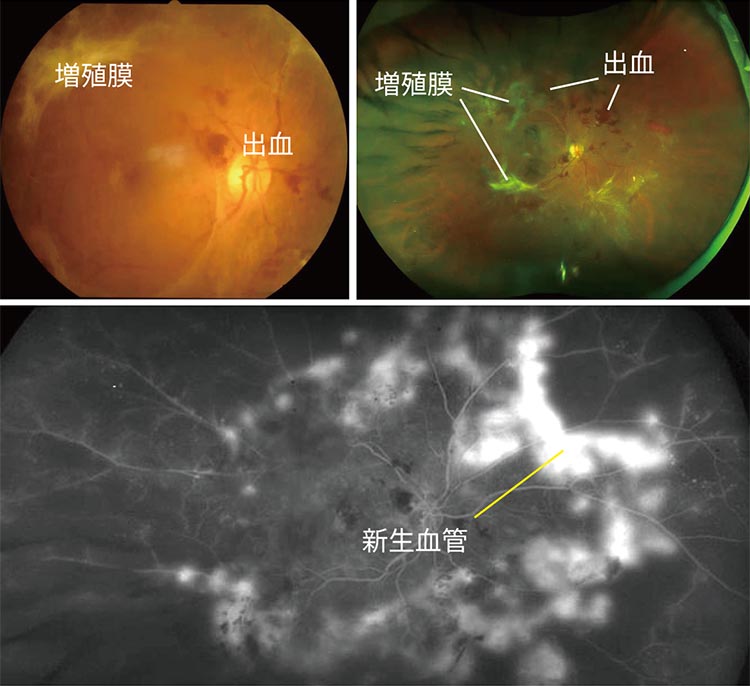
糖尿病は血液中のブドウ糖の濃度(血糖値)が上昇した状態が続く病気ですが、血糖値が高いまま放置していると、血液中の糖とタンパク質が結びつき、糖化して毒性を持った物質となり、血管の細胞にダメージを与えます。まず細い動脈に障害がみられるのですが、とくに細小血管が集まっている網膜、腎臓、神経に合併症が現れるようになります。網膜の血管では、血管が詰まってしまったり、眼底出血を引き起こしたりします。
血管の詰りなどで血流が滞ると、網膜に酸素や栄養が届きにくくもなります。するとそれを補おうとして、新生血管が発生します。この新生血管は非常にもろく、硝子体内に出血を引き起こすことがあります。出血すると増殖膜と呼ばれる組織が新生血管周囲にできます。これが網膜を引っ張り、網膜をはがしてしまい「牽引性網膜剥離」と呼ばれる状態を引き起こすことがあります。また、網膜の黄斑というところにむくみがあらわれることもあるなど、視力に大きな障害をもたらします。
こうしたことから、糖尿病と診断された場合、すぐに眼科を受診することが重要です。眼科では網膜の状態を様々な検査機器を使って検査し、糖尿病網膜症を発症しているのか、発症しているとしたらどの段階にあるのかを調べ、それぞれの段階に応じた治療を行います。糖尿病網膜症を発症していない場合も、その予防を含め、定期的な検査が重要になります。
糖尿病網膜症の治療としては、糖尿病の改善、進行の抑制が大切です。食生活の改善や薬物治療によって、血糖値をコントロールしていくことが重要になります。血糖値のコントロールにより、眼底出血が改善することもあります。
糖尿病網膜症そのものの治療としては、網膜光凝固術があります。これは特定の波長のレーザー光を網膜の病変部分にあてて凝固させ、新生血管の発生を抑制することで硝子体出血や網膜剥離をできるだけ防ぐ治療です。
網膜症が進行し、硝子体に出血を生じた場合や、網膜剥離が起きた場合は、出血を除去したり、剥がれた網膜を治療したりするために「硝子体手術」を行います。その際には網膜光凝固術を行って網膜を焼き固めます。光凝固術や硝子体手術などの治療は、網膜を元に戻し、失われた視力を回復させるものではありませんが、病状の進行を抑え、失明を防ぐことを目指すものです。
硝子体手術
硝子体とは水晶体の後ろにあるコラーゲンからなるゼリー状の組織で、眼球の内側はこの硝子体で満たされており、これによって眼球の丸い形が保たれ、外からの圧力や衝撃に対して、それらを分散されます。この硝子体に対して行われる手術全般を硝子体手術と呼びます。硝子体手術は近年では体に負担の少ない低侵襲のもので、その技術も日々進歩しており、感染症などの合併症のリスクも低減されてきています。
- 硝子体手術の対応となる疾患としては、以下のようなものがあります。
-
- 糖尿病や、網膜血管が詰まる網膜静脈閉塞症の後に起こる硝子体出血
- ぶどう膜炎によって強い濁りを起こす硝子体混濁
- 裂孔によって網膜が剥がれる網膜剥離
- 網膜の真ん中の黄斑部に穴があいた黄斑円孔
- 網膜の前に薄い膜ができて網膜がひっぱられ視力が低下する黄斑前膜
- 網膜の下にある出血
- など
硝子体手術の手順
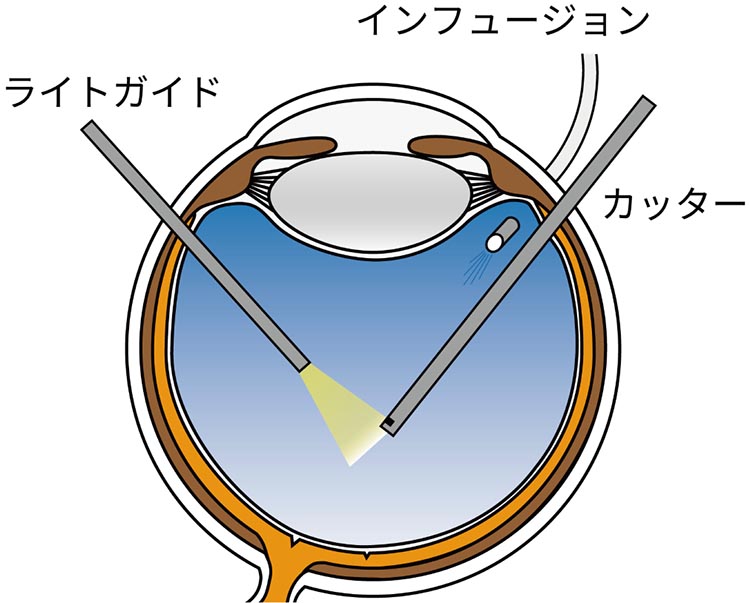
硝子体手術は、まず角膜(黒目)から約3mm離れた白目の部分に、0.5mm程度の穴を3ヶ所開けます。そこから眼球がしぼまないように灌流液を入れる器具(インフュージョン)、眼球内をライトで照らす器具(ライトガイド)、実際に手術を行う鉗子(硝子体カッター)をそれぞれ挿入します。
次に照明で照らしながら、硝子体カッターで硝子体を切除します。切除した部分には灌流液が入っていきます。その後は疾患に応じて処置を行います。網膜剥離や黄斑円孔などの場合は灌流液とガスの入れ替えを行い、ガスの浮力を利用して穴を塞ぎます。糖尿病網膜症では増殖膜の除去や出血を除去する処置が行われます。またレーザー照射による治療が行われる場合もあります。
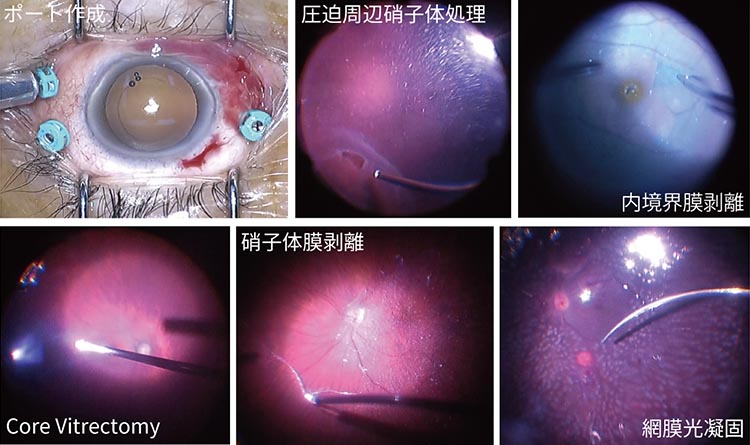
処置が終了したら器具を抜き、切開部から水やガスの漏れがないかを確認すれば手術は終了となります。手術時間は内容にもよりますが、30分~1時間程度で、基本的に日帰りで行うことができ、切開部はほとんど縫合の必要はなく、自然に閉じていきます。
黄斑円孔や網膜剥離などでは、目の中に特殊なガスを注入することでしっかり網膜に接着させる必要があるため、手術終了後は下向きの姿勢が必要となり、「術後うつむき(下向き姿勢)」など体位の制限があります。下向き姿勢が解除となるのは病気の種類にもよりますので、医師にご確認ください。また術後の入浴や洗顔・洗髪、お化粧、仕事、趣味(読書やTV視聴など)、運動、飲酒などについては医師の指示をお守りください。
シリコンオイルについて
重症な網膜剥離で、網膜裂孔が大きな場合などには、眼内にシリコンオイルを注入する場合も稀にあります。シリコンオイルの場合は、特殊ガスを注入した場合とは違い、手術後の体位を考えなくてもよいのが利点ですが、自然には吸収されませんので、約1-2ヶ月をめどにシリコンオイルを抜き取る手術が必要になります。
シリコンオイルが入っている間は、シリコンオイルの屈折のために、かなり遠視の状態になっています。シリコンオイルを抜き取ると、また元に戻りますので、メガネの再調整はシリコンオイルを抜去するまで待った方がよいでしょう。


